
2023年12月19日下午,产一科收治了一位36+4周妊娠、先兆早产、瘢痕子宫的孕妇,她有两次剖宫产史,最近的一次距离这次怀孕仅9个月。因为现在终止妊娠还属于早产,家属要求等待。
时间很快来到了晚上八点,值班护士在给听胎心的时候,发现孕妇肚子鼓出来一个包,立刻通知值班医师,到场发现孕妇包块有10多公分,按压大小有变化,但没有明显疼痛,追问病史发现孕妇之前已经出现了轻微疼痛,没有强烈的宫缩。初步考虑子宫疤痕处出现问题。气氛立刻紧张起来,如果是瘢痕破裂,子宫有可能在下一次宫缩时完全破裂!立刻请超声床边会诊,会诊发现羊膜囊突出于子宫肌层轮廓外。(见下图)
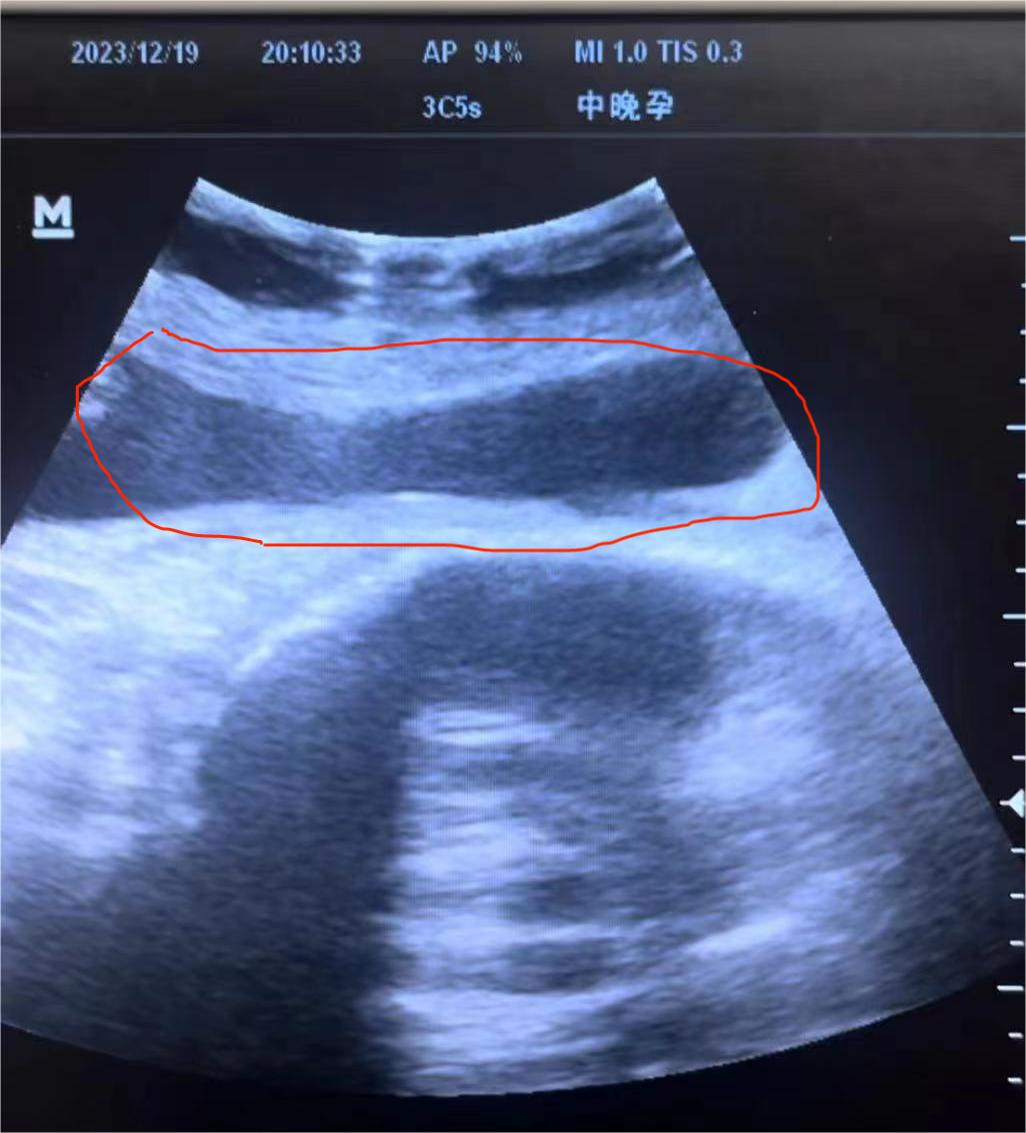
子宫破裂诊断明确,积极术前准备,启动急救绿色通道。打开腹腔后发现子宫右侧刀口处已经破裂,浆膜层已消失,羊膜囊赤裸裸地突在子宫外一个泡(见下图)。剖宫产娩一男婴,体重2980g。
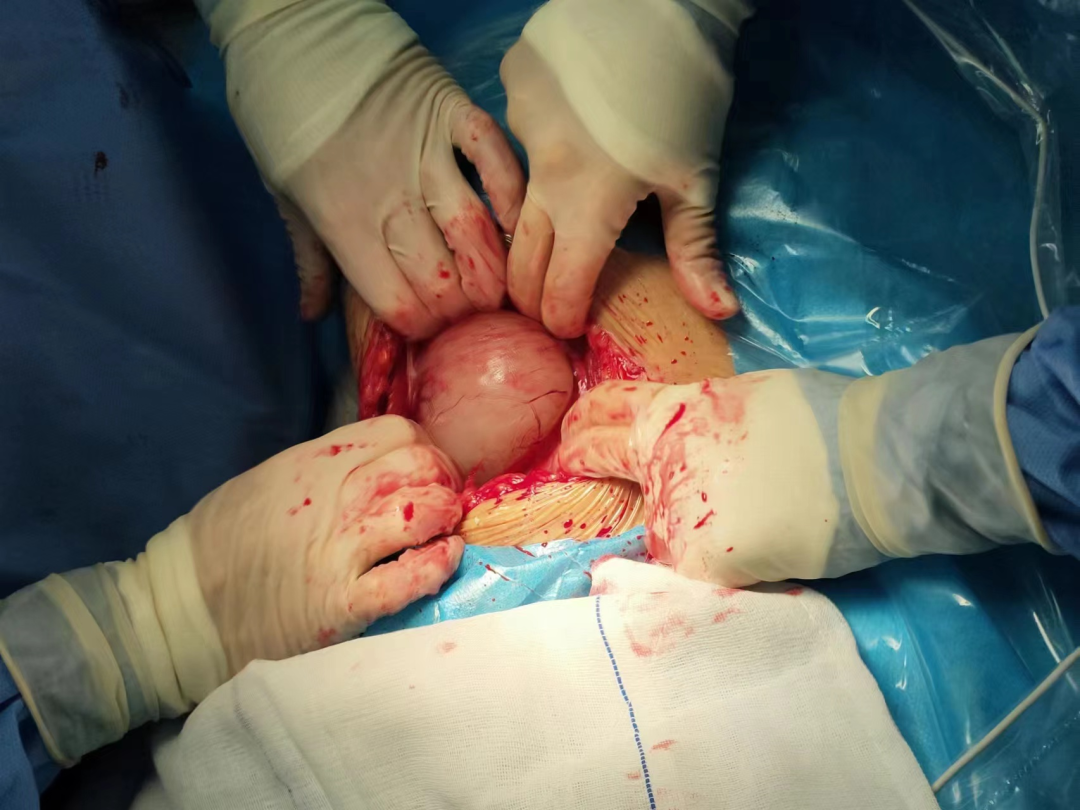
很多人不知道这个泡泡意味着什么,破裂了会怎样。其实它就像汽车轮胎上鼓出来的泡泡,破裂了后果相当严重。

子宫破裂:指在妊娠晚期或分娩期子宫体部或子宫下段发生破裂,是妊娠晚期急腹症常见病因之一,可直接危及母儿生命。妊娠期子宫破裂常见的高危因素有哪些呢?
1、子宫手术史(瘢痕子宫),占子宫破裂的60%。子宫破裂风险随着既往剖宫产次数增加而增加,剖宫产次数≥2次者子宫破裂的危险度是1次剖宫产史者的54.97倍。
2、多次宫腔操作史、子宫畸形、既往有子宫破裂史的妇女再次妊娠时子宫破裂发生率明显升高,最高可达33.3%
随着我国生育政策调整,妊娠期子宫破裂发生率与是否经产妇和有无子宫瘢痕相关,初产妇子宫破裂发生率为1.5/万~2.4/万,无瘢痕经产妇子宫破裂发生率为 2.4/万~3.1/万,而瘢痕经产妇子宫破裂发生率由28.4/万升高至87.3/万。而妊娠期(未临产)的子宫破裂相关文献报道较少,其临床表现多样、缺乏特异性,常造成漏诊或误诊为其他妊娠急腹症而导致母儿灾难性后果。本例孕产妇就是未临产。
子宫破裂发生通常是渐进的,多数由先兆子宫破裂进展为子宫破裂,典型子宫破裂表现为腹痛、胎心监护异常、阴道流血三联征,以腹痛最常见。按其破裂程度,分为完全性子宫破裂和不完全性子宫破裂。完全性子宫破裂时子宫肌壁全层破裂,常发生于瞬间,由于宫腔与腹腔相通,孕产妇突感下腹一阵撕裂样剧痛,临床症状和体征明显,再结合有效的超声或磁共振成像检查,产前诊断子宫完全性破裂准确率高。而子宫下段不完全性破裂时,由于浆膜层完整,一般无大血管损伤,此外一般发生在原剖宫产切口瘢痕处,此处血运差,出血量少,常缺乏先兆破裂症状,腹痛相对较轻,或仅在不完全性破裂处有压痛,且容易被宫缩引起的腹痛所掩盖,有人形容为“静悄悄”破裂,容易漏诊。也最容易出现严重的后果。
很庆幸胎儿吹出的泡泡没有破,在出现严重后果之前,及时的进行了手术。
保障母婴安全是我们产科人的责任和使命,风险无处不在,作为医者,我们会竭尽全力去保障患者的安全,保障母婴安全。











 鲁公网安备 37048102001001号
鲁公网安备 37048102001001号
